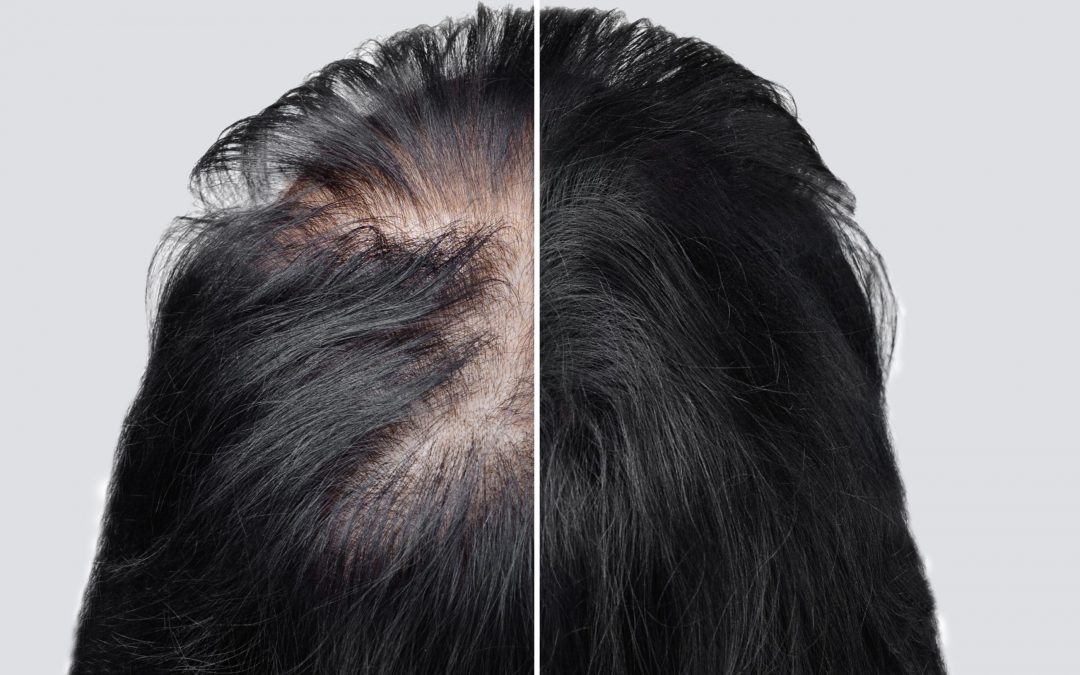
La pérdida de pelo y la calvicie es un problema que afecta a cada vez más mujeres, generando un gran impacto emocional. Desde aquí, ofrezco un pequeño post con una visión desde la Psiconeuroinmunología (PNI).
El patrón de pérdida de cabello puede ser central, frontal o parietal, progresivo y con una disminución del calibre y la densidad del pelo. En la mayoría de los casos, los diagnósticos son de alopecia androgénica con una supuesta causa genética que no siempre es clara, ya que solo un tercio de los casos presenta niveles de andrógenos por encima de lo normal.
La evidencia actual señala otros factores como el estrés oxidativo, el tabaquismo y la inflamación microbiana. En el caso de la alopecia de tipo cicatricial, se ha observado la presencia de linfocitos y neutrófilos.
El tratamiento farmacológico más común se basa en el Minoxidil, un compuesto con efectos vasodilatadores, antiandrogénicos y antiinflamatorios. También se utilizan otros fármacos (inhibidores de la 5‑α-reductasa) que bloquean la conversión de testosterona en su forma activa, la dihidrotestosterona.
Queda claro que la concentración elevada de andrógenos es un factor importante, y es la base de los tratamientos actuales. Ahora bien, ¿es el factor genético el único responsable? ¿Existen otras causas que puedan aumentar la concentración de andrógenos y afectar la caída del cabello?
Es bien sabido que la resistencia a la insulina, y por ende la alta concentración de esta hormona, actúa de forma conjunta con la hormona luteinizante (LH), provocando una elevada producción de andrógenos en los folículos ováricos (células de la teca). Por lo tanto, la adaptación fisiológica derivada de un estilo de vida que genera resistencia a la insulina es un motivo directo de la elevada concentración de andrógenos en sangre.
Además, esta misma resistencia a la insulina puede generar el enquistamiento de los folículos ováricos, que no son liberados a las trompas de Falopio. Esto puede dar lugar al Síndrome de Ovario Poliquístico (SOP) y, en consecuencia, a la alteración de los ciclos menstruales, infertilidad, seborrea, acné e hirsutismo (crecimiento de vello en brazos y cara).
De manera secundaria, el exceso de insulina en sangre inhibe una molécula llamada «Sex Hormone Binding Globulin» (SHBG), cuya función es transportar andrógenos para que el hígado los inactive y descomponga. De esta forma, la hiperinsulinemia contribuye por partida doble al exceso de andrógenos en sangre.
En Psiconeuroinmunología, hacemos algunas recomendaciones para actuar sobre la resistencia a la insulina y la hiperinsulinemia:
- Eliminar los azúcares de la dieta.
- Realizar ejercicio de fuerza de manera continuada para aumentar la masa muscular y la sensibilidad de las células a la insulina.
- Implementar estrategias para flexibilizar el metabolismo energético hacia las grasas.
Además de lo anterior, es fundamental tener en cuenta los mecanismos a través de los cuales los andrógenos son descompuestos en el hígado (metilación y sulfatación) y apoyar su buen funcionamiento. Otros aspectos a valorar son el estrés crónico silente, la función intestinal y la mala tolerancia a los alimentos con histamina. La histamina también puede estar en relación con los mecanismos fisiológicos que contribuyen a las alopecias de tipo cicatricial.
¡Gracias por leer!

Comentarios recientes